Kurzajki, znane również jako brodawki, to powszechny problem dermatologiczny, który dotyka osoby w każdym wieku. Ich pojawienie się może być nieestetyczne i powodować dyskomfort, a czasem nawet ból. Zrozumienie przyczyn powstawania kurzajek jest kluczowe do skutecznego zapobiegania i leczenia. W tym artykule przyjrzymy się bliżej, skąd się biorą te niechciane zmiany skórne, jakie czynniki sprzyjają ich rozwojowi i jakie są dostępne metody walki z nimi. Zagłębimy się w mechanizmy działania wirusa brodawczaka ludzkiego (HPV), który jest głównym sprawcą tych zmian, a także omówimy drogi zakażenia i grupy ryzyka. Naszym celem jest dostarczenie kompleksowej wiedzy, która pozwoli na świadome podejście do problemu kurzajek.
Wirus brodawczaka ludzkiego (HPV) jest niezwykle powszechny i istnieje ponad sto jego typów. Niektóre z nich są łagodne i powodują jedynie kurzajki, podczas gdy inne mogą prowadzić do poważniejszych schorzeń, w tym nowotworów. Zrozumienie różnorodności wirusa HPV i jego wpływu na skórę jest pierwszym krokiem do zrozumienia, dlaczego kurzajki się pojawiają. Skóra, jako nasza bariera ochronna, jest nieustannie narażona na kontakt z różnymi patogenami, a HPV potrafi wykorzystać nawet najmniejsze uszkodzenia naskórka do wniknięcia do organizmu. Warto pamiętać, że infekcja HPV nie zawsze objawia się natychmiast; wirus może pozostawać w ukryciu przez długi czas, zanim dojdzie do rozwoju widocznych zmian skórnych.
Główne przyczyny powstawania kurzajek ludzkich na skórze
Podstawową przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV). Wirus ten atakuje komórki naskórka, prowadząc do ich nieprawidłowego rozrostu i tworzenia się charakterystycznych, grudkowatych zmian skórnych. Zakażenie HPV następuje najczęściej poprzez bezpośredni kontakt ze skórą osoby zainfekowanej lub poprzez kontakt z przedmiotami, na których znajdują się wirusy, takimi jak ręczniki, obuwie czy przybory higieniczne. Wirus jest szczególnie aktywny w wilgotnym i ciepłym środowisku, dlatego miejsca takie jak baseny, sauny czy szatnie sportowe stanowią idealne siedlisko dla jego rozwoju i transmisji.
Warto podkreślić, że sam kontakt z wirusem nie zawsze prowadzi do rozwoju kurzajek. Dużą rolę odgrywa tutaj stan układu odpornościowego danej osoby. Osoby z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, niedożywienia lub po prostu w okresach wzmożonego stresu, są bardziej podatne na infekcję i rozwój zmian skórnych. Organizm z silnym układem odpornościowym jest w stanie skutecznie zwalczać wirusa, zapobiegając jego namnażaniu się i powstawaniu widocznych kurzajek. Czasami układ odpornościowy sam potrafi wyeliminować wirusa po jakimś czasie, co prowadzi do samoistnego zaniku kurzajek.
Czynniki sprzyjające rozwojowi kurzajek u dzieci i dorosłych
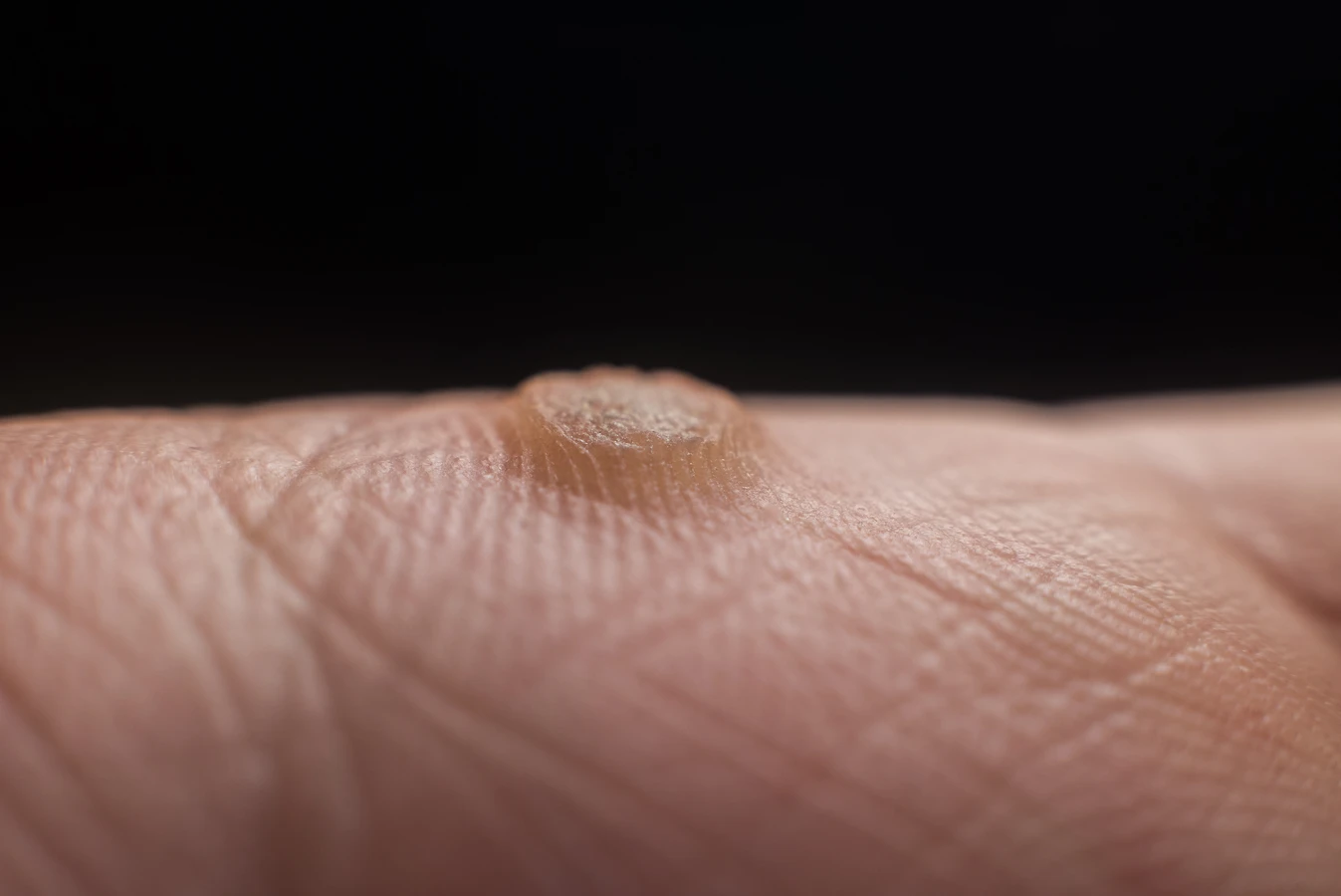
Kurzajki skąd się biorą?
Wilgotne środowisko jest doskonałym miejscem do rozwoju wirusa HPV. Dlatego osoby często korzystające z basenów, saun, siłowni, czy też pracujące w warunkach podwyższonej wilgotności, są bardziej narażone na infekcję. Wszelkie miejsca, gdzie dochodzi do kontaktu bosej stopy z potencjalnie zakażoną powierzchnią, mogą stać się źródłem problemu. Długotrwałe noszenie nieprzewiewnego obuwia, które sprzyja nadmiernemu poceniu się stóp, również może przyczynić się do powstania sprzyjającego środowiska dla wirusa.
Dodatkowo, pewne nawyki mogą zwiększać ryzyko rozprzestrzeniania się wirusa. Obgryzanie paznokci czy skórek wokół nich może prowadzić do przeniesienia wirusa z innych części ciała na dłonie, a następnie do powstania kurzajek. Podobnie, drapanie istniejących kurzajek może spowodować rozsianie wirusa na inne obszary skóry, prowadząc do powstawania kolejnych zmian. Dzieci, ze względu na naturalną skłonność do eksplorowania świata i często mniejszą świadomość higieny, są szczególnie narażone na zakażenie i rozwój kurzajek. Ich układ odpornościowy, choć dynamicznie się rozwija, może być jeszcze nie w pełni dojrzały, aby skutecznie zwalczać wszystkie typy wirusów.
Jak można zarazić się kurzajkami od innych osób i przedmiotów
Zakażenie kurzajkami jest procesem, który wymaga kontaktu z wirusem brodawczaka ludzkiego (HPV). Wirus ten jest bardzo zaraźliwy i może przenosić się na kilka sposobów. Najczęstszą drogą zakażenia jest bezpośredni kontakt skóra do skóry z osobą, która ma aktywne kurzajki. Jeśli osoba z wirusem dotknie zdrowej skóry, a na tej skórze znajdują się mikrouszkodzenia, wirus może wniknąć do organizmu i rozpocząć swój cykl rozwojowy. Jest to szczególnie łatwe w miejscach, gdzie skóra jest cieńsza i bardziej narażona na uszkodzenia, na przykład na dłoniach i stopach.
Kurzajki mogą być również przenoszone przez przedmioty, z którymi miała kontakt osoba zakażona. Dotyczy to przede wszystkim miejsc publicznych, takich jak baseny, prysznice, szatnie, siłownie czy toalety. Wirus może przetrwać na wilgotnych powierzchniach, takich jak podłogi, maty, ręczniki, klapki czy nawet sprzęt sportowy. Kiedy zdrowa osoba dotknie takiej zakażonej powierzchni, a następnie dotknie swojej skóry (zwłaszcza jeśli jest ona uszkodzona), może dojść do infekcji. Na przykład, chodzenie boso po podłodze w publicznej łazience lub korzystanie ze wspólnego ręcznika może stanowić ryzyko.
Warto zaznaczyć, że zarażenie nie jest natychmiastowe. Po kontakcie z wirusem może minąć od kilku tygodni do kilku miesięcy, zanim pojawią się widoczne zmiany skórne w postaci kurzajek. Okres inkubacji jest różny i zależy od indywidualnych czynników, takich jak stan układu odpornościowego czy ilość wirusa, z którą miał kontakt organizm. Należy pamiętać, że osoba z kurzajkami jest źródłem zakażenia, dopóki zmiany nie zostaną całkowicie usunięte i skóra nie zagoi się. Dlatego tak ważne jest unikanie dzielenia się osobistymi przedmiotami, takimi jak ręczniki, obuwie czy przybory do pielęgnacji stóp.
Jak układ odpornościowy reaguje na wirusa powodującego kurzajki
Układ odpornościowy odgrywa kluczową rolę w walce z wirusem brodawczaka ludzkiego (HPV), który jest odpowiedzialny za powstawanie kurzajek. Po wniknięciu wirusa do organizmu, komórki układu odpornościowego, takie jak limfocyty T, rozpoczynają rozpoznawanie i atakowanie zainfekowanych komórek. Ich zadaniem jest neutralizacja wirusa i zapobieganie jego dalszemu namnażaniu się. W większości przypadków zdrowy i sprawnie działający układ odpornościowy jest w stanie skutecznie poradzić sobie z infekcją, prowadząc do samoistnego ustąpienia kurzajek po pewnym czasie, zazwyczaj od kilku miesięcy do dwóch lat.
Jednakże, skuteczność odpowiedzi immunologicznej może być znacznie osłabiona w pewnych sytuacjach. Osoby z obniżoną odpornością, wynikającą z chorób autoimmunologicznych, infekcji wirusem HIV, terapii przeciwnowotworowej, przyjmowania leków immunosupresyjnych po przeszczepach, czy też długotrwałego stresu i niedoboru snu, są bardziej podatne na trudniejsze i dłużej utrzymujące się infekcje HPV. W takich przypadkach wirus może łatwiej namnażać się w komórkach skóry, co prowadzi do powstawania liczniejszych, większych i trudniejszych do wyleczenia kurzajek. Czasami wirus może pozostawać w organizmie w stanie uśpienia przez długi czas, aktywując się ponownie w momentach osłabienia odporności.
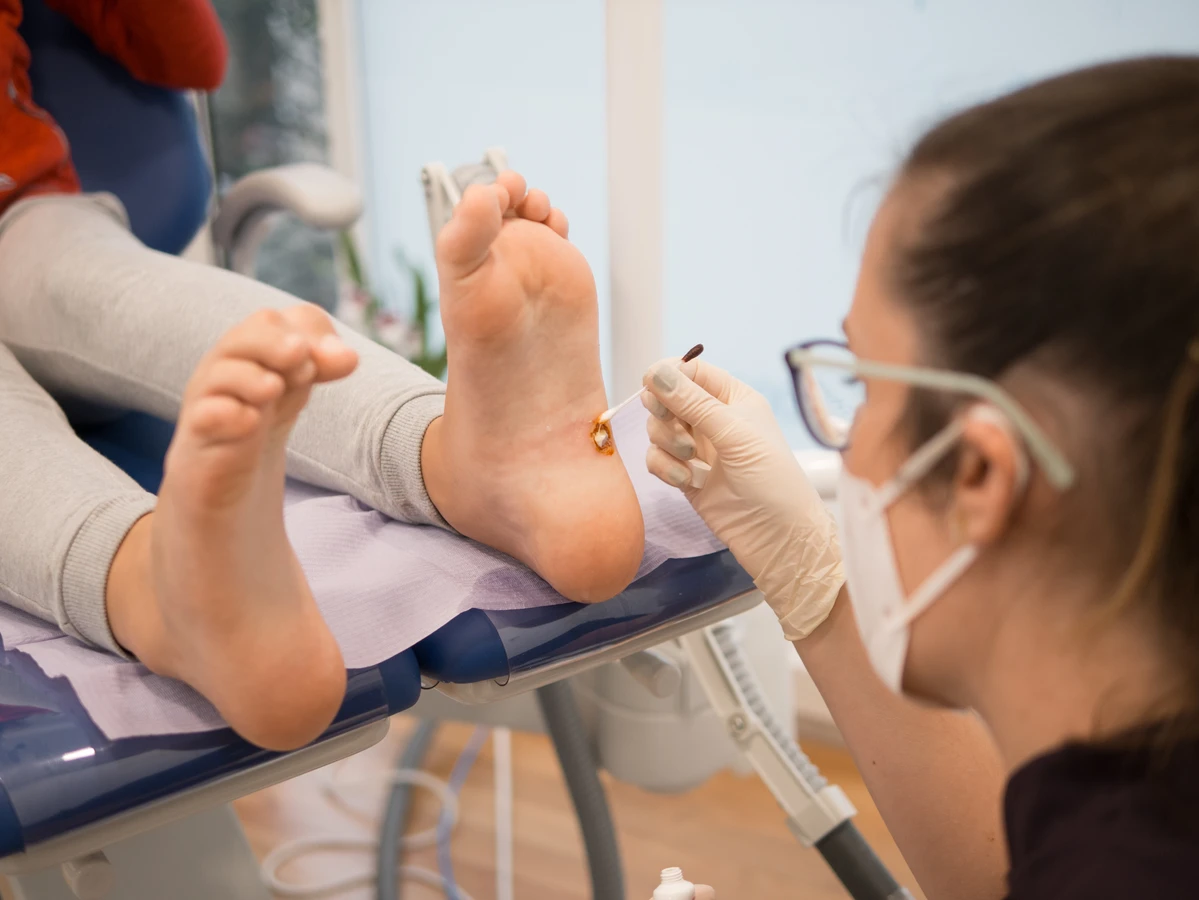
Warto również wspomnieć o możliwościach, jakie daje współczesna medycyna w kontekście stymulacji układu odpornościowego do walki z wirusem HPV. Choć nie istnieją leki bezpośrednio zwalczające wirusa HPV, niektóre terapie miejscowe i ogólne mogą wspomagać organizm w procesie eliminacji zmian skórnych. Zabiegi takie jak krioterapią, elektrokoagulacja czy laserowe usuwanie kurzajek nie tylko fizycznie usuwają zainfekowaną tkankę, ale mogą również stymulować lokalną odpowiedź immunologiczną, ułatwiając organizmowi ostateczne pozbycie się wirusa. W niektórych przypadkach lekarz może zalecić preparaty o działaniu immunomodulującym, które wspierają naturalne mechanizmy obronne organizmu.
Jakie są najczęstsze typy kurzajek ludzkich i miejsca ich występowania
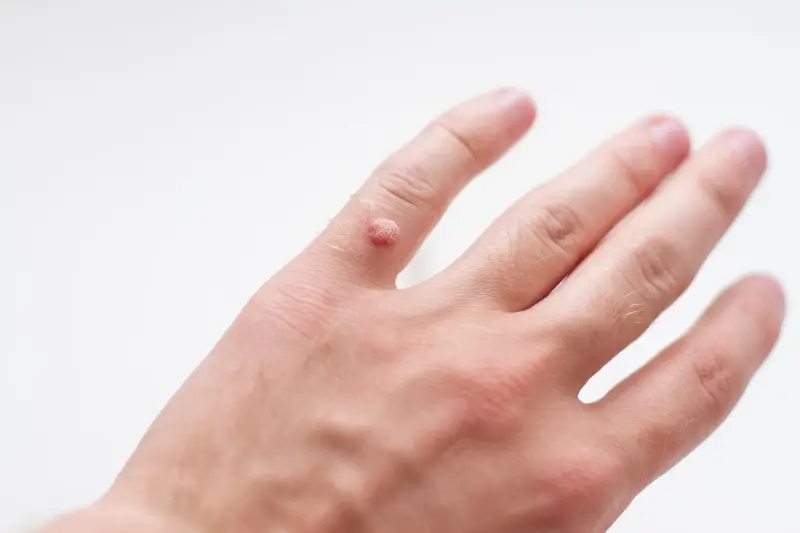
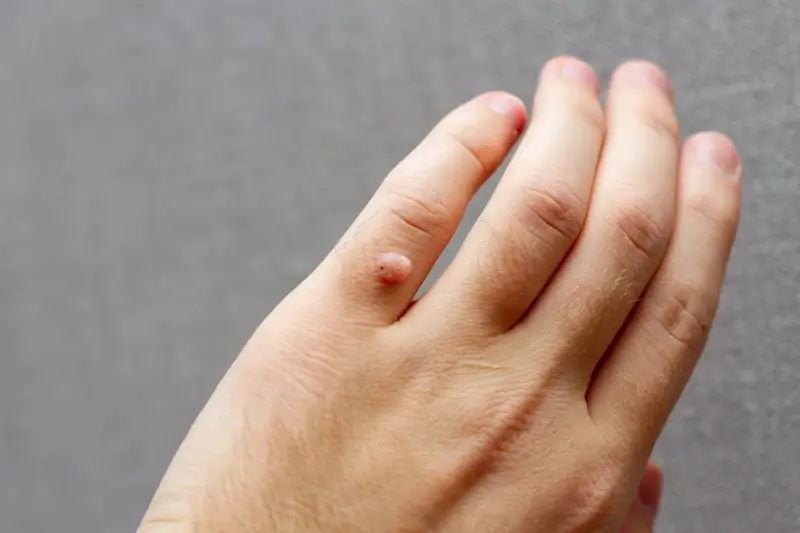
Kurzajki, choć wszystkie są wywoływane przez wirus HPV, przybierają różne formy i lokalizują się w różnych częściach ciała. Zrozumienie tych różnic jest ważne dla właściwej diagnozy i leczenia. Najbardziej powszechnym typem są kurzajki zwykłe, które najczęściej pojawiają się na palcach, dłoniach i łokciach. Charakteryzują się szorstką, grudkowatą powierzchnią i mogą mieć ciemne punkty w środku, które są wynikami zatrzymanych naczyń krwionośnych. Mogą występować pojedynczo lub w grupach, tworząc tak zwane „mozaiki”.
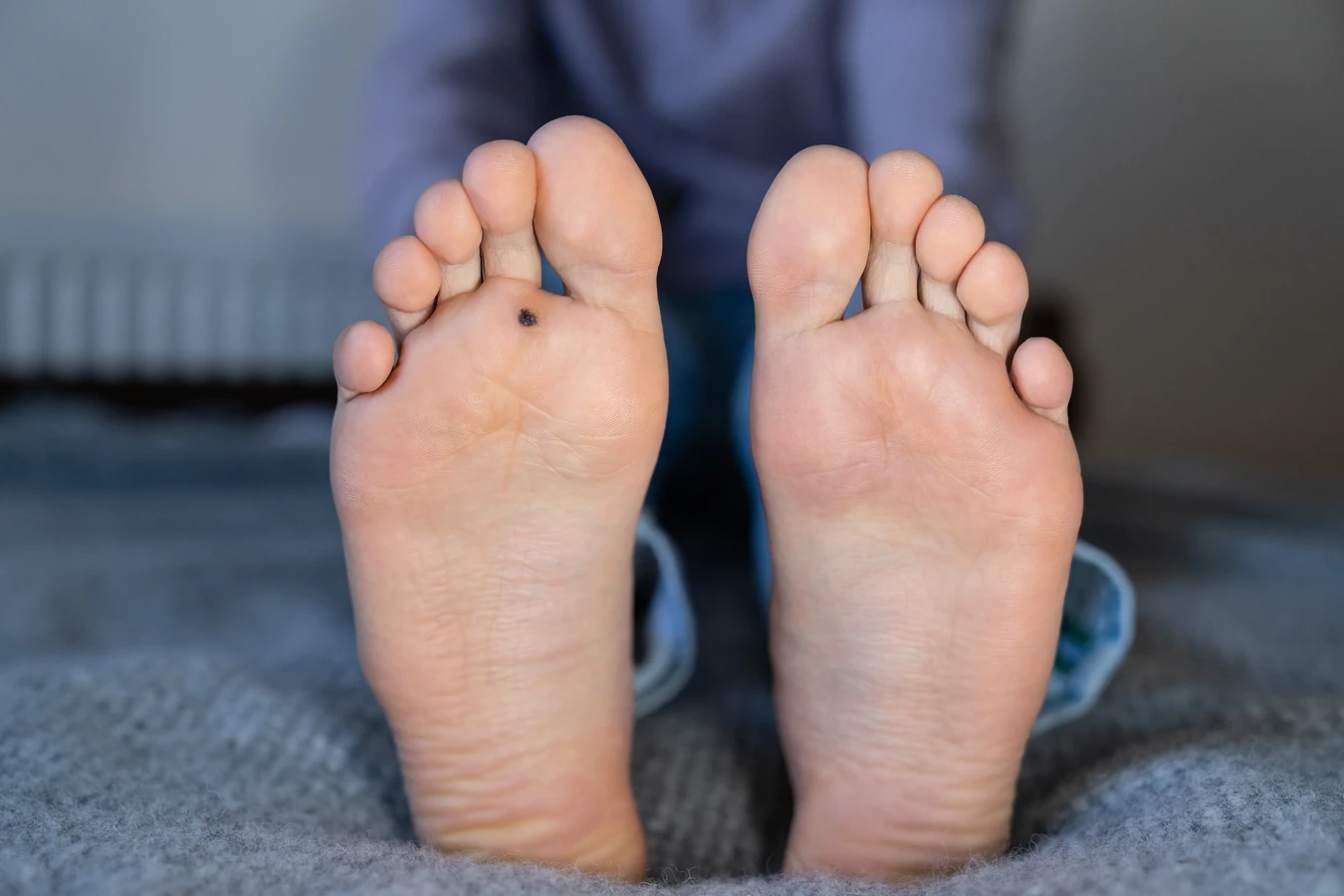
Innym częstym typem są kurzajki podeszwowe, które rozwijają się na podeszwach stóp. Ze względu na nacisk podczas chodzenia, często wbijają się do wewnątrz skóry, stając się bolesne i utrudniając poruszanie się. Mogą przybierać formę pojedynczych, grubych zmian lub skupisk, które tworzą większe obszary dotknięte infekcją. Ze względu na lokalizację, są one szczególnie narażone na rozwój w wilgotnym środowisku, np. na basenach i pod prysznicami.
Kurzajki płaskie, choć mniej powszechne, również wymagają uwagi. Zazwyczaj pojawiają się na twarzy, szyi, rękach i nogach, zwłaszcza u dzieci i młodzieży. Mają płaski, gładki wierzch i mogą być lekko wypukłe, przyjmując odcień skóry lub lekko brązowy. Ich płaska powierzchnia sprawia, że są mniej zauważalne, ale mogą rozprzestrzeniać się bardzo szybko, gdy są drapane lub golone. Rzadsze typy kurzajek obejmują kurzajki nitkowate, które są cienkimi, wystającymi naroślami pojawiającymi się głównie na twarzy i szyi, oraz kurzajki mozaikowe, będące skupiskiem wielu małych kurzajek.
Kiedy należy udać się do lekarza w sprawie kurzajek ludzkich
Chociaż wiele kurzajek można z powodzeniem leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których wizyta u lekarza jest absolutnie konieczna. Przede wszystkim, jeśli kurzajka jest zlokalizowana w miejscu wrażliwym, takim jak okolice oczu, narządów płciowych lub na twarzy, zaleca się konsultację lekarską. Samodzielne próby leczenia w tych obszarach mogą prowadzić do powstania blizn, infekcji wtórnych lub nawet pogorszenia stanu. Lekarz, na podstawie obserwacji i ewentualnych dodatkowych badań, dobierze najbezpieczniejszą i najskuteczniejszą metodę leczenia.
Szczególną ostrożność powinny zachować osoby z grupy ryzyka, czyli osoby z osłabionym układem odpornościowym, na przykład z powodu cukrzycy, HIV, chorób autoimmunologicznych lub przyjmowania leków immunosupresyjnych. U tych pacjentów infekcja HPV może mieć bardziej agresywny przebieg, a kurzajki mogą być trudniejsze do usunięcia i nawracać. W takich przypadkach lekarz będzie w stanie ocenić ryzyko i zaproponować odpowiednie leczenie, które często wymaga bardziej zaawansowanych metod. Również w przypadku dzieci, zwłaszcza małych, zawsze warto skonsultować się z pediatrą lub dermatologiem, aby upewnić się co do diagnozy i sposobu leczenia.
Niepokój powinny wzbudzić również kurzajki, które szybko się powiększają, zmieniają kolor, krwawią, są bardzo bolesne lub otoczone stanem zapalnym. Takie objawy mogą wskazywać na inne schorzenia skórne, a nawet na zmiany nowotworowe, dlatego wymagają pilnej konsultacji lekarskiej. Warto również zasięgnąć porady specjalisty, jeśli domowe metody leczenia nie przynoszą rezultatów po kilku tygodniach lub jeśli kurzajki nawracają mimo przeprowadzonego leczenia. Długotrwałe utrzymywanie się kurzajek może sugerować, że organizm ma problem z samodzielnym zwalczeniem wirusa, a lekarz może zaproponować inne podejście terapeutyczne. Pamiętajmy, że właściwa diagnoza jest kluczem do skutecznego leczenia i zapobiegania dalszym problemom.